医療トピックス
健康講座アーカイブス
聚楽内科クリニック院長先生の
健康講座
第10回:
これから変わる高齢者医療について ~ノーベル医学生理学賞受賞日本人が発見したこと~
- 開催日:
- 2018年10月25日
- 場所:
- 熊本城東ライオンズクラブ例会
- 講師:
- 聚楽内科クリニック院長 武本重毅
今月1日、2018年ノーベル医学生理学賞の発表が行われ、日本から本庶 佑(ほんじょ たすく)氏の受賞が決定しました。これまでのがん治療としては手術・放射線照射・抗癌剤投与という3つの方法がおこなわれてきましたが、そこに免疫療法という新しい治療法が生まれ、今までの治療法では治らなかったがんを治療できるようになったのです。80歳を過ぎた高齢者の病状を改善したという例もあり、医療制度や介護保険制度等にも影響が出てくることが予想されます。今後の高齢者医療を踏まえながらわかりやすく説明を行います。
これまでノーベル医学生理学賞を受賞した日本人は5名になりました。初めての受賞は1987年の利根川進(とねがわ すすむ)氏で、ウイルス感染やワクチン接種の後にできる抗体について、様々な抗原に対して1対1で無数の異なる抗体を産生するようになる遺伝子メカニズムを発見しました。その後2012年になり山中伸弥(やまなか しんや)氏のiPS細胞、2015年の大村智(おおむら さとし)氏の線虫治療法、2016年の大隅良典(おおすみ よしのり)氏のオートファジー(細胞レベルで起こる自食)の仕組みの解明と続きました。
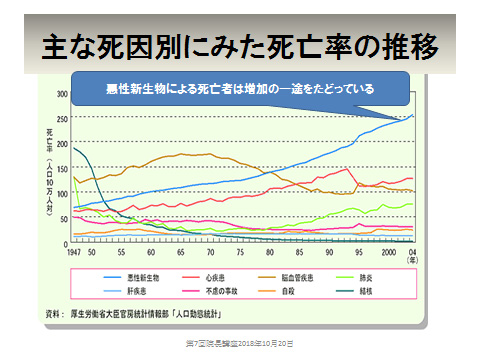
今やがんは日本人の一生で2人に1人は経験する病気といわれています。日本人の高齢化にともない死亡する主要な原因となりました。がん細胞は年齢に関わらず、あらゆる人の体内に生まれています。しかしわれわれの免疫細胞が、それを攻撃し壊しています。そのおかげで、がんを発症するところまで至らずに毎日を健康に過すことができています。

これまでのがん治療法ですが、主に手術療法、放射線療法、抗がん剤を投与する化学療法の3つが主流でした。転移などがなく切除できる場合は手術療法を選択します。最近では、切開部分をできるだけ小さく、切除領域を可能な限り小さくするために、内視鏡手術、腹腔鏡手術が盛んに行われるようになりました。これにより術後の回復が早くなり、入院期間も短縮できます。さらには手術支援ロボット「ダヴィンチ」の登場により、より小さながん病変を切除するような難しい手術もできるようになりました。熊本では、済生会熊本病院、熊本大学附属病院、そして八代の熊本総合病院に購入され活躍しています。

次に放射線療法ですが、最近では、より正確に効果的に体内のがん細胞だけを破壊するような、重粒子線や陽子線を使った治療が行われています。九州国際重粒子線がん治療センターは、九州新幹線の新鳥栖駅からみえる所にあり、内部には2階吹き抜けの巨大な装置があります。とても近代的な施設です。一方、メディポリス国際陽子線治療センターは鹿児島の指宿にあり、温泉にゆっくりつかりながらリゾート気分を味わう滞在型の治療施設になっています。このように、それぞれのがんに対して、身体の部位や病変の広がりにより異なる方法、異なる抗がん剤をつかってきたのですが、今回お話しする新たな免疫療法では、特別な施設を必要とせず、同じ薬を使って多くの異なるがん細胞をやっつけることができるようになりました。
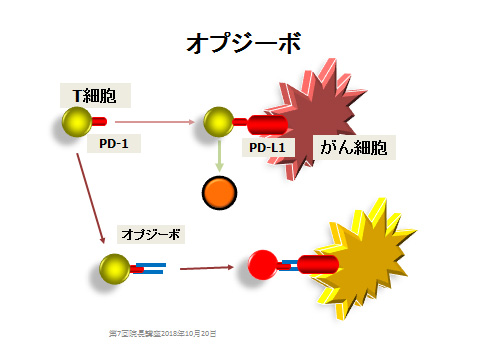
T細胞は、身体の外から侵入してきた敵(ウイルス感染など)だけでなく、体内から生まれる敵(がん細胞)も攻撃します。例えば侵入してきたウイルスに対しては、特異的に反応する担当T細胞の数を何倍にも増やして攻撃し、無事にウイルス感染を鎮圧して役目を終えると元の安静時の細胞数に減少します。つまり一旦増えて攻撃的になったT細胞の軍隊を解散して、平和な状況での落ち着いたT細胞にもどすということが身体を安定した状態に保つのに必要なわけです。このときにはたらく分子の一つがPD-1です。ところが、がん細胞の中にPD-L1という分子をもった細胞がおり、これがPD-1分子に結合してT細胞を無力化してしまいます。このようにしてがん細胞が増えるのをT細胞が抑えきれなくなってしまうということがわかってきました。そこで開発されたのがオプジーボです。T細胞上にあるPD-1に結合して、PD-L1との結合を妨げます。このことにより、T細胞は活性化状態を保つことができるようになり、がん細胞に対する攻撃を止めないのです。オプジーボの対象となるがんは、まだメラノーマ、非小細胞肺癌(切除不能な場合)などですが、現在多くの治療研究が進行しており、すぐに30種のがんにまで適応が拡大されるそうです。

聴講に来られていた女性がパーキンソン病の治療を受けていらっしゃるということですので、ここでもうひとつ、近い未来の高齢者医療として、iPS細胞についてもご説明します。それまで人の細胞は、多能性幹細胞という共通の細胞が細胞分裂を繰り返して眼、脳、心臓、皮膚など身体の各臓器に分化し、一旦最終臓器の構成細胞になってしまうと他の臓器にはならないと信じられてきました。ところが、その分化してしまった細胞に4つの因子を加えることで、その細胞が最初の段階である多能性幹細胞までもどり、人工的にそこから別の臓器へと導くことができるという大発見がありました。これにより今までの臓器移植、骨髄移植、輸血などの副作用であった拒絶反応などの致死的な免疫反応や提供者からの感染などを心配する必要がなくなります。自分の細胞で自分の弱った臓器を作り直すことが可能になるわけです。もうすぐパーキンソン病もこのiPS細胞を使って治す時代が来ます。
最後にお値段ですが、オプジーボは初めて保険適用になったときの薬剤費が1人の患者さんあたり年間3500万円でした。それが今回3回目の見直しにより1090万円まで下がってきたところです。またiPS細胞を用いた移植医療ですが、こちらはまだ研究途中であり、例えば実際に8万円弱の値段で使用している血小板輸血製剤と同じものをiPS細胞を利用してつくろうとすると何千万円にもなってしまいます。まだまだコストパフォーマンスを改善していく必要があるようです。

